Keith Krehbiel viveu com a doença de Parkinson por quase 25 anos antes de concordar em experimentar um implante cerebral que pode aliviar seus sintomas. Há muito tempo relutava em se submeter à cirurgia. “Foi uma grande jogada”, diz ele. Mas em 2020, seus sintomas haviam se tornado tão graves que ele concordou de má vontade em prosseguir.
A estimulação do cérebro profundo envolve a inserção de fios finos através de dois pequenos orifícios no crânio em uma região do cérebro associada ao movimento. A esperança é que, ao fornecer pulsos elétricos à região, o implante possa normalizar a atividade cerebral aberrante e reduzir os sintomas. Como os dispositivos foram aprovados pela primeira vez há quase três décadas, cerca de 200.000 pessoas os fizeram para ajudar a acalmar os tremores e a rigidez causados pela doença de Parkinson. Mas cerca de 40.000 dos que receberam dispositivos fabricados após 2020 os receberam com um recurso especial que ainda não foi ativado. Os dispositivos podem ler ondas cerebrais e depois adaptar e adaptar o ritmo de sua produção, da mesma maneira que um marcapasso monitora e corrige os ritmos elétricos do coração, diz Helen Bronte-Stewart, neurologista da Universidade de Stanford, na Califórnia.
Bronte-Stewart recebeu aprovação para iniciar um ensaio clínico dessa nova tecnologia, conhecida como estimulação adaptativa do cérebro profundo (ADBs), na mesma semana em que Krehbiel estava se preparando para a cirurgia. Ele se lembra do telefonema em que ela perguntou se ele queria ser seu primeiro participante: “Eu disse: ‘Rapaz, eu!'”

As drogas cerebrais agora podem atravessar a barreira sanguínea -alvo antes impenetrável
Cinco anos depois, os resultados deste estudo de 68 pessoas, chamados AdapT-PD, estão sendo revisados para publicação. Embora os detalhes exatos ainda estejam em segredo, eles foram convincentes o suficiente para obter aprovação para a tecnologia no início deste ano, dos reguladores dos EUA e da Europa.
Os resultados deste estudo podem ser um benefício para os estimados um milhão de pessoas nos Estados Unidos e 1,2 milhão de pessoas na Europa que agora vivem com a doença de Parkinson-e para a Medtronic, a empresa de tecnologia de saúde sediada em Minneapolis, Minnesota, que fabrica os implantes. O aparente sucesso também limpa um caminho para outras empresas em todo o mundo que estão correndo para aprovação em dispositivos avançados, diz Martijn Beudel, um neurologista do Centro Médico da Universidade de Amsterdã que trabalhou no julgamento.
A onda de terapias que se aproximava promete subir de nível DBS para Parkinson e outras condições motoras. A tecnologia pode até ajudar a tratar distúrbios neurológicos, como a síndrome de Tourette e as condições psiquiátricas, incluindo transtorno obsessivo -compulsivo (TOC) e depressão. Vários médicos sugerem que a nova tecnologia pode ter implicações ainda mais profundas à saúde-ou seja, se o financiamento para a pesquisa de implantes cerebrais dos EUA não for cortado.
Trade-offs profundos
Desde que o DBS foi aprovado pela primeira vez na Europa e nos Estados Unidos no final dos anos 90, a grande maioria dos dispositivos foi dada a pessoas com doença de Parkinson. O Parkinson’s é um distúrbio progressivo, tipificado pela morte de neurônios que produzem a dopamina do neurotransmissor, que é fundamental para controlar os movimentos.
Os medicamentos existentes que visam aumentar os níveis de dopamina só podem gerenciar os sintomas. Eles não podem corresponder à constante produção de dopamina de um cérebro saudável. “Não importa o quão inteligente seja com isso, nunca conseguimos imitar exatamente a maneira como o cérebro o fornece”, diz Bronte-Stewart. Isso significa que os sintomas variam ao longo do dia-desde os movimentos involuntários indesejados induzidos pela inundação da manhã de drogas que imitam a dopamina até o aumento da rigidez no final do dia à medida que os medicamentos se desgastam. A medicação também vem com outros efeitos colaterais que variam de pessoa para pessoa. Para Krehbiel, era náusea tão severa que ele teve que se deitar várias vezes por dia.
Quando eles se tornam esmagadores, um neurologista pode recomendar o DBS. Os implantes normalmente dispensam pulsos de energia elétrica profundamente no cérebro 24 horas por dia para regular os sinais cerebrais aberrantes associados a movimentos corporais incontroláveis. Antes deste ano, essa abordagem sempre ativa era a única forma comercialmente disponível da terapia.
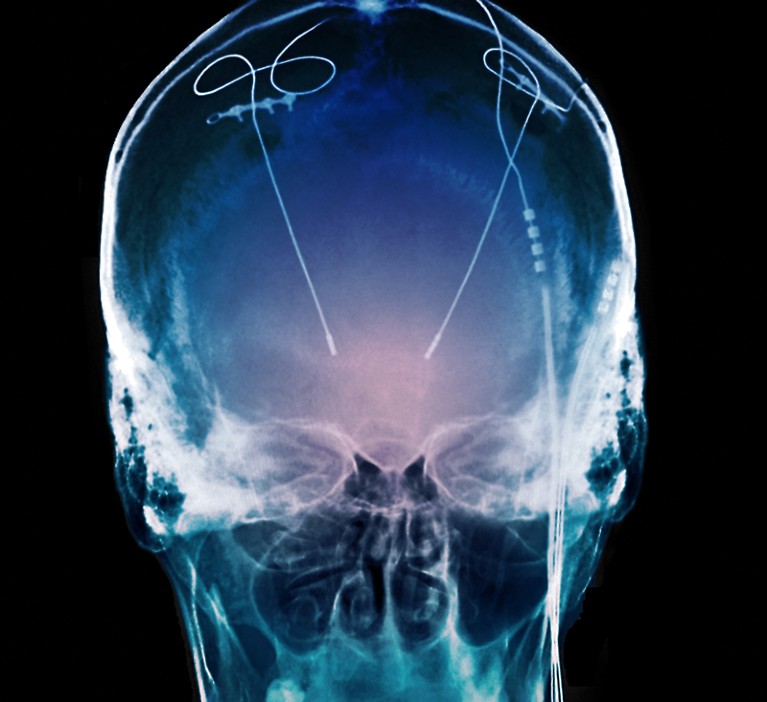
A estimulação com cérebro profundo tem sido frequentemente considerado um tratamento de último recurso para pessoas com doença de Parkinson.Crédito: Biblioteca de fotos Zephyr/Ciência
Mas o DBS contínuo às vezes pode amplificar os efeitos dos medicamentos – ou gerar novos sintomas. Alguns deles são inofensivos: um homem com TOC desenvolveu uma paixão pela música de Johnny Cash quando seu estimulador foi excitado, mas não foi interessado no artista quando estava desligado1. Outros sintomas são causados por mais preocupação, incluindo distúrbios de jogo de início repentino e outras mudanças temporárias no controle de impulsos. Mais frequentemente, a adição de estimulação pode induzir deficiências de fala, como o crime, aumentam o risco de cair e causar alguns movimentos involuntários.
Um clínico pode tentar equilibrar o sistema ajustando a intensidade da estimulação, mas há limites para o quão precisamente ele pode ser calibrado.
Krehbiel estava ciente dessas deficiências e contribuiu para seu senso de que o DBS era um tratamento de último recurso. No final de 2010, seu neurologista sugeriu que grandes melhorias estavam a caminho. “Então eu pensei, espere pela nova tecnologia.”
Captura de ondas
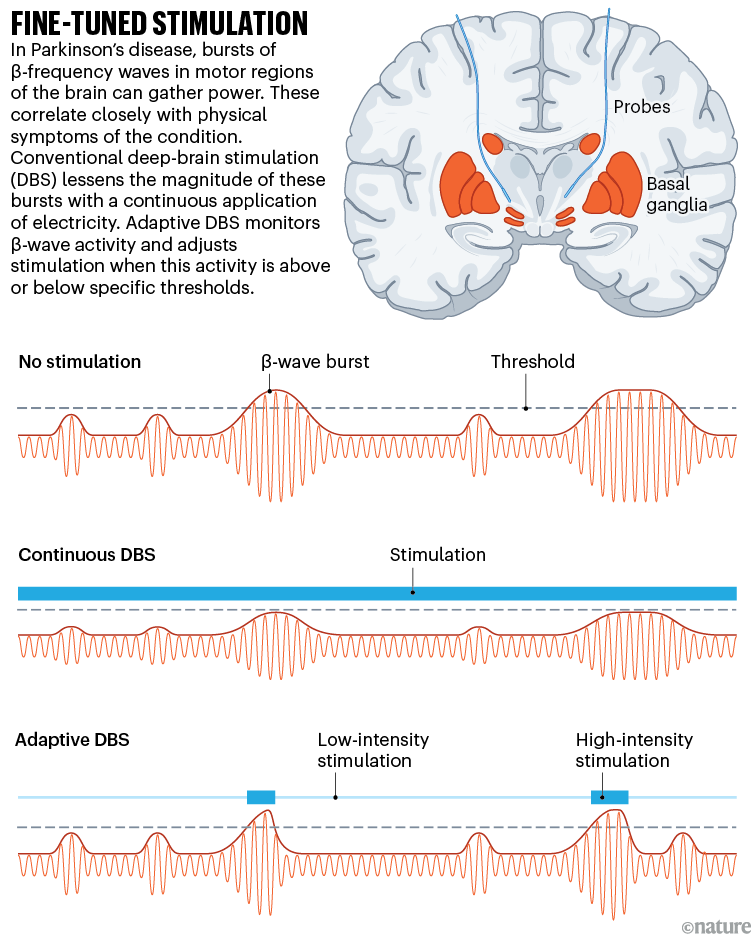
A atividade de ondas cerebrais é diferente em pessoas com e sem a doença de Parkinson. Em pessoas com Parkinson, existem diferenças perceptíveis em uma faixa de frequências, conhecidas como β-oscilações (entre 13 e 30 Hertz), em uma região profundamente no cérebro chamado gânglios da base. Esta região processa informações sensorimotoras, cognitivas e de humor.
‘Big Leap’ para o tratamento de Parkinson: os sintomas melhoram nos ensaios de células-tronco
β-oscilações se tornaram um marcador importante do estado motor. No início dos anos 2000, pesquisadores da University College London descobriram evidências crescentes de que pessoas com Parkinson têm intensas explosões de atividade nessa faixa2. Quando os tratamentos com drogas estão funcionando, essas rajadas são menos exageradas. O mesmo vale para o DBS3. Quanto mais a estimulação normaliza β-oscilações, melhor o alívio de alguns sintomas, diz Bronte-Stewart.
Os oscilações aberrantes foram oscilopatias apelidadas e, nos anos 2000, a Medtronic começou a se concentrar no desenvolvimento de um dispositivo que pudesse ler e corrigir esses ritmos, diz Tim Denison, engenheiro biomédico da Universidade de Oxford, Reino Unido, que trabalhava na empresa na época. “Assim como você pode construir um rádio para sintonizar um canal de áudio, podemos construir um circuito que sintonizará essas oscilopatias e ajudar a orientar como ajustar o estimulador?” Ele pergunta.
Em 2006, Denison e seus colegas haviam construído um ‘rádio cerebral’, um chip de detecção que poderia sintonizar as diferentes faixas de frequência nas quais o eletrodo fica. O próximo desafio foi descobrir como as mudanças em bandas específicas correspondem a problemas de movimento específicos. Essa foi “uma grande parte dos primeiros oito a dez anos da pesquisa com o hardware de investigação”, diz Bronte-Stewart. Ela e outros pesquisadores, incluindo Philip Starr na Universidade da Califórnia, São Francisco, usaram uma sucessão de novos dispositivos de protótipo para mapear essas oscilopatias e se ajustar a eles.
Por exemplo, quando a intensidade da oscilação da β começa a mergulhar após uma dose de medicamento, os ADBs reduzem automaticamente a estimulação, mantendo a potência β em uma faixa saudável. À medida que a medicação desaparece, ele faz o oposto (consulte ‘Estimulação ajustada’). Em 2019, a Bronte-Stewart desenvolveu um dos algoritmos que sustentariam o ADBS. Quando ela testou em 13 pessoas com Parkinson, melhorou os movimentos de parada, chamados bradykinesia, que estão associados à doença4. Também ajudou a reduzir a incapacidade de tomar medidas, conhecidas como congelamento da marcha, em um estudo no ano passado5. Em um estudo separado, Starr descobriu que o ADBS reduziu a duração dos distúrbios motores mais incômodos dos voluntários, mas sem efeitos colaterais agravantes6.
Fonte: G. Tinkhause et al. Cérebro 1401053-1067 (2017).
Outros estudos sugeriram que o ADBS reduz os problemas de fala, como o resumo, que foram outro possível efeito colateral do DBS contínuo7Assim,8. “Isso apenas suprimiu a atividade patológica do cérebro”, sem suprimir a fala normal, diz Beudel.
Desde 2013, pequenos ensaios como esses demonstraram esses efeitos em cerca de 400 pessoas, estima Robert Raike, diretor de pesquisa e tecnologia de neuromodulação da Medtronic. O que estava faltando era uma maneira de validar essas descobertas em ambientes do mundo real: nas casas e locais de trabalho das pessoas por um longo período de tempo. Os pesquisadores precisaram de um grande estudo.
Um dispositivo personalizado
Qualquer implante de DBS Medtronic fabricado após 2020 tem a capacidade de ser alterado para o modo de estimulação adaptável. Se as pessoas estivessem matriculadas em um ensaio clínico após 2020, os recursos experimentais de seus implantes poderiam ser ativados por uma atualização de firmware, “um desbloqueio de software, como o seu iPhone”, diz Raike. Essa abordagem abriu um grande conjunto de possíveis participantes de julgamento. E a capacidade pode ser desligada no final do julgamento.
Após dois meses com DBS contínuo, o Bronte-Stewart desbloqueou o dispositivo de Krehbiel. Continuou a manter seu tremor afastado. Ele precisava de menos drogas.
Outros voluntários do estudo relataram melhorias semelhantes, juntamente com uma redução de sintomas associados à estimulação contínua. Embora ela não tenha permissão para discutir os resultados, que ainda estão pendentes de publicação, Bronte-Stewart aponta para os dados apresentados em uma conferência 20249. Dos 45 voluntários no julgamento que tiveram a opção de reverter para o DBS contínuo ou manter a nova funcionalidade adaptativa para um acompanhamento adicional a longo prazo, 44 optou por permanecer no ADBS, Krehbiel entre eles. “Eu não teria considerado por mais de 30 segundos revertendo”, diz ele. “Eu estava me sentindo bem e não me importei muito por quê.”
Beudel viu uma tendência amplamente semelhante entre seus participantes. “Não é segredo que os resultados foram positivos”, diz ele. “Agora vemos pacientes de todo o país chegando ao nosso centro dizendo que eles querem o ADBS”.

A estimulação cerebral em casa ajuda a tratar a depressão
Desde que o novo sistema foi aprovado no início deste ano, a atualização está disponível para qualquer pessoa com um dos dispositivos pós-2020. Além do alívio direto dos sintomas, esses usuários podem ver efeitos benéficos que vão além do controle dos sintomas motores.
Por exemplo, a doença de Parkinson interfere notoriamente no sono e, à medida que o medicamento desaparece à noite, surgem problemas que variam de insônia a alucinações. A privação do sono, por sua vez, piora os sintomas. “É um círculo vicioso”, diz Beudel.
DBs adaptáveis podem reduzir os distúrbios do sono ajustando-se automaticamente às alterações induzidas pelo sono nas oscilações β.
E o sono melhor pode, por sua vez, proteger o cérebro. Se isso acontecer, diz Denison, o ADBS poderia lançar luz sobre a hipótese tentadora, mas controversa, de que o DBS protege o cérebro quando implantado anteriormente na progressão da doença de Parkinson.



